李正達
台北榮民總醫院精神部社區復健精神科主任
國立陽明交通大學醫學系及腦科學研究所教授
否你也常聽到長輩對晚輩說:「你們這個世代真幸福,要什麼有什麼?」在這個概念下,大家的快樂指數應該都破表才是,但事實上是這樣子的嗎? 其實並不然,真實的結果反而是壓力變大了,從原生家庭問題、升學職場競爭、社群媒體言論、甚至於人際互動及性向困擾…都悄悄交織著並影響了你我的生活,「看似幸福、卻又受苦」恐怕才是形容現代人最貼切的一句話了。
因此,要提醒的是,每個人看待事情的角度不同,許多我們覺得可能是幸福的點,不見得對方也覺得幸福。在治療憂鬱症患者時更是如此,要開上對的藥物、但不要只是開藥,更重要的是要了解患者的壓力來源,秉著同理心的態度,以完整照護患者的方向來診治,過程中多一份體諒與陪伴,並且在治療過程中確切了解患者症狀是否改善,並適時調整治療對策,才是正確的憂鬱症照護的核心處置概念 (如下圖)。

回顧國際上憂鬱症相關的治療準則,其實早已超過20個,有些強調實證、有些則是專家共識建議,強調實證且年代較新的準則包括WFSBP[1]、BAP[2]、CANMAT[3]…等等,而2020年的RANZCP[4]則是專家共識意見,整體回顧起來,在治療的建議上,隨著臨床研究實證的更新,許多建議都隨著時間而有所改變,且在治療下症狀改善程度是否適當(adequate or inadequate response)的定義上並不一致、甚至沒有提及(若未提及則將使得臨床醫師在使用上沒有定義可做為操作性依據),以及欠缺特別針對於頑固型憂鬱症(TRD, treatment-resistant depression)的治療準則。
整體在治療的建議上,以實證醫學為依據的,皆強調需將憂鬱症以臨床症狀出現頻率以及情緒對生活的影響分成輕、中、重不同等級,在輕型憂鬱症患者,衛教、生活型態調整、壓力調適、心理介入治療是首要建議,而在中、重度憂鬱症,抗鬱藥物則為主要治療 ;但若超過兩年以上的憂鬱、或對於非藥物治療缺乏反應時,抗鬱藥物在輕型憂鬱症上亦有其重要性。2020年的RANZCP專家共識中,強調每個患者皆建議先採取以非藥物的治療方式(Actions例如: 生活型態調整),當這些非藥物治療的效果不佳時,才起始藥物,雖然整體概念方向相當不錯,然而,此準則在藥物的使用方式及轉換時機上並未清楚定義,在實證的角度上亦偏弱。
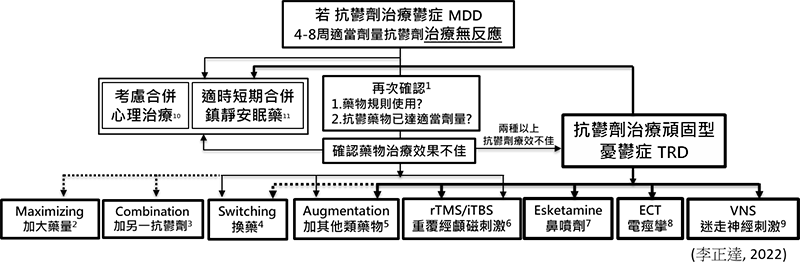
一旦遇上對於抗鬱藥物治療反應不佳、亦或甚至於對多種藥物治療皆沒有反應,例如TRD (頑固型憂鬱症:常見的定義為對兩種抗鬱藥物在適當的劑量及時間治療下仍無反應)時,該怎麼辦?
吾人及憂鬱症國家論壇的專家們建議為,遇上對於抗鬱劑治療沒有反應的個案時,應再次確認是否患者依醫囑規則使用藥物或是其藥物是否以達適當劑量(如下圖,細節及相關參考資料請見憂鬱症國家論壇建議[5],一旦確認藥物治療反應不佳,可考慮加大藥量、合併另一個抗鬱劑、轉換到另一個抗鬱劑、加上其他類藥物、或是重覆經顱磁刺激(rTMS or iTBS),然而近年來發現其中有兩個策略:加大藥量以及合併另一個抗鬱劑的實證證據較弱,也因此,在藥物的治療策略上,以換藥或加其他類藥物為實證上較為建議的方式。一旦MDD憂鬱患者確認已有兩種以上抗鬱劑療效不佳,則除了轉換到另一個抗鬱劑、加上其他類藥物、重覆經顱磁刺激(Transcranial magnetic stimulation rTMS or Theta burst stimulation iTBS)以外,亦可考慮esketamine鼻噴劑、ECT電痙攣治療、或是VNS迷走神經刺激,然而需注意其中esketamine鼻噴劑是第一個glutamate機轉esketamine抑制N-methyl-D-aspartate receptor (NMDA) → 促進glutamin釋放→活化AMPA receptor→增加brain-derived neurotrophic factor(BDNF)與mammalian target of rapamycin (mTOR)活性→增加突觸後神經傳遞物質合成)的快速抗鬱藥物,研究發現能在短時間內快速改善成人憂鬱情緒,其在歐美已通過有關當局的許可已能一線用在TRD (頑固型憂鬱症)的治療,而台灣目前僅通過在MDD (Major depressive disorder重度憂鬱症)合併急性自殺意念或行為的嚴重憂鬱症狀治療,臨床上的使用需與精神科醫師討論後在特定的醫療院所才能進行治療,以及VNS (迷走神經刺激)雖然早期美國FDA已通過可用在治療TRD (頑固型憂鬱症),目前台灣仍未通過此臨床適應症。
參考資料
- Bauer, M., Pfennig, A., Severus, E., Whybrow, P. C., Angst, J., Möller, H. J., & World Federation of Societies of Biological Psychiatry. Task Force on Unipolar Depressive Disorders (2013). World Federation of Societies of Biological Psychiatry (WFSBP) guidelines for biological treatment of unipolar depressive disorders, part 1: update 2013 on the acute and continuation treatment of unipolar depressive disorders. The world journal of biological psychiatry : the official journal of the World Federation of Societies of Biological Psychiatry, 14(5), 334–385. https://doi.org/10.3109/15622975.2013.804195
- Cleare, A., Pariante, C. M., Young, A. H., Anderson, I. M., Christmas, D., Cowen, P. J., Dickens, C., Ferrier, I. N., Geddes, J., Gilbody, S., Haddad, P. M., Katona, C., Lewis, G., Malizia, A., McAllister-Williams, R. H., Ramchandani, P., Scott, J., Taylor, D., Uher, R., & Members of the Consensus Meeting (2015). Evidence-based guidelines for treating depressive disorders with antidepressants: A revision of the 2008 British Association for Psychopharmacology guidelines. Journal of psychopharmacology (Oxford, England), 29(5), 459–525. https://doi.org/10.1177/0269881115581093
- Kennedy, S. H., Lam, R. W., McIntyre, R. S., Tourjman, S. V., Bhat, V., Blier, P., Hasnain, M., Jollant, F., Levitt, A. J., MacQueen, G. M., McInerney, S. J., McIntosh, D., Milev, R. V., Müller, D. J., Parikh, S. V., Pearson, N. L., Ravindran, A. V., Uher, R., & CANMAT Depression Work Group (2016). Canadian Network for Mood and Anxiety Treatments (CANMAT) 2016 Clinical Guidelines for the Management of Adults with Major Depressive Disorder: Section 3. Pharmacological Treatments. Canadian journal of psychiatry. Revue canadienne de psychiatrie, 61(9), 540–560. https://doi.org/10.1177/0706743716659417
- Malhi, G. S., Bell, E., Singh, A. B., Bassett, D., Berk, M., Boyce, P., Bryant, R., Gitlin, M., Hamilton, A., Hazell, P., Hopwood, M., Lyndon, B., McIntyre, R. S., Morris, G., Mulder, R., Porter, R., Yatham, L. N., Young, A., & Murray, G. (2020). The 2020 Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for mood disorders: Major depression summary. Bipolar disorders, 22(8), 788–804. https://doi.org/10.1111/bdi.13035
- 李正達(印刷中).對抗鬱劑治療頑固的鬱症治療建議.李明濱.建立整合性憂鬱症防治共同照護網模式,國家衛生研究院論壇.衛生福利部。

